住院醫師時常搞不清楚 前導波導向、優化...等等,聽起來很像
高階像差
一般常聽到的 遠視/近視/散光是低階像差 大約占眼睛影像模糊的九成因素(複習請進: https://royeye.blogspot.com/2019/12/1_20.html)
Dr.Arup Chakrabarti有個生動的描述:理論上天空上的星都已經是遠方的平行光了,但是自古以來人們就常看到星星有光暈、三芒、四芒、...十芒等,這些都類似於高階像差。
弗里茨·澤爾尼克 (Frits Zernike)因描述高階像差而得到1953的諾貝爾獎。(pic from:wikipedia)

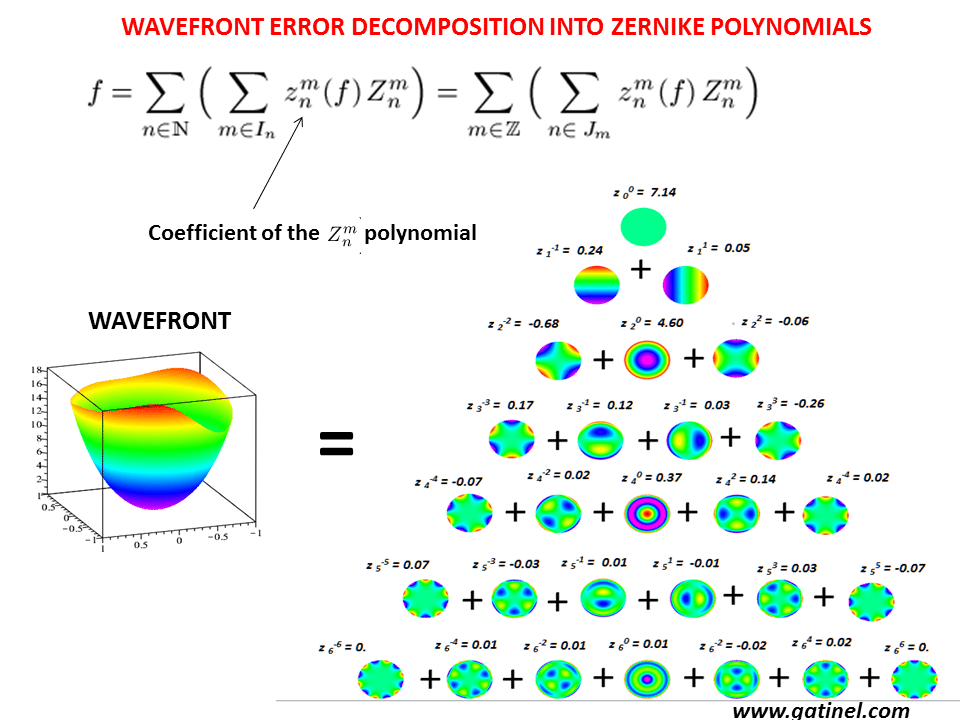
(from: https://tinyurl.com/ta9heq5)
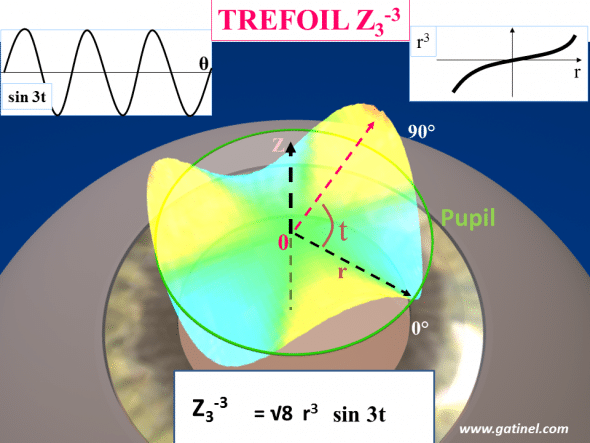
(from: www.gatinel.com)
PRK表面消融術(Surface Ablation)

PRK其實已經是很不錯的手術
目前也有transPRK可以消除手術的誤差
過去有的缺點包含 高度近視會容易產生術後混濁(Haze)、恢復期久 其實也漸漸有些對應策略
LASIK 三本柱
為了修正PRK恢復期過長、術後混濁的缺點 LASIK應運而生
後期更加入了高階像差的修正讓追求更好視力的病患有更多的選擇
(from: https://tinyurl.com/rzrpvqk)
三本柱意謂 會需要三台機器: 檢查+製瓣+消融
這也是許多PTT: Laser-eye板友會比較的重點
若是病患角膜已經存有較高的高階像差,或是曾經接受過屈光手術,前導波導引可以降低高階像差
前導波導引/導向(Wavefront-Guided,WFG);消彌原有高階像差
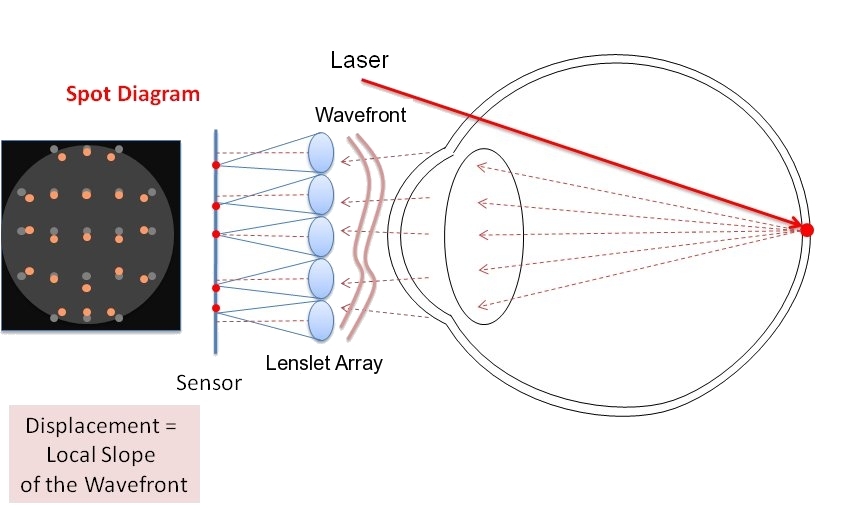
(from:wikipedia; 實際上測量前導波的原理)
前導波,其實可以在理解成波前(wave-front)
請回想高中理化的相加干涉、相減干涉
如果兩道波 走的距離是波長的倍數 就可以波峰加波峰 波谷加波谷 就相加
如果兩道波 走的距離是波長的倍數+0.5波長 就可以波峰加波谷 波谷加波峰 就相減
所以,只要知道光速、波長、每個sensor的波程差(Optical Path Length,OPL),就可以知道視網膜上每個點的光程差距;可以在角膜上進行修正
缺點: 會因為瞳孔大小、病患年紀(白內障)、是否使用調節力而有測量誤差
常用的機器組合
iDesign+Intralase+Star S4 IR
iDesign+iFS+ Star S4 IR
WaveScan+Intralase+Star S4 IR
WaveScan+iFS+ Star S4 IR
前導波優化(Wavefornt-Optimized, WFO);邊緣優化
主要是為了修正消融光斑在治療區邊緣 1.出現反射光、能量喪失 2.打在弧面上、光斑變成橢圓分散能量;而且也改善過渡區(transitional zone)的光學效果。若是邊緣打得不好,就會引發新的高階像差。不一定需要角膜地形圖也可以做:可以用低階像差矯正+邊緣優化,就可以達到很好的效果。
常用的機器組合
Topolyzer+FS200+EX500
FS200+EX500
在2011年的統合分析中,術後視力與屈光度WFO/WFG沒有統計上的差別。(Optometry and Vision Science 2011; 88(12): 1463-1469.)在2011年,伊朗的醫師則隨機在41位病患的左右眼隨機使用WFO/WFG的LASIK,發現術後視力與HOA的狀態是幾乎一樣的;只有在C6 trefoil (P=.006)WFG有取得優勢。(J Refract Surg. 2011 Apr;27(4):245-50)
這裡也有個誤區可以藉此補充說明,其實不論是WFG還是WFO,術後的HOA都是增加的。
(J Refract Surg. 2011 Apr;27(4):245-50)
若是病患角膜的光學效果不理想,則角膜地圖分析可能是個較可靠的方式
使用角膜地圖分析,不會因為瞳孔大小、病患年紀(白內障)、是否使用調節力而有測量誤差
Q值引導飛秒雷射(Custom Q-guided; FSQ-LASIK)
Q值是描述一段拋物線的非球面程度(asphericality) 沒有單位, -0.5是完美的拋物線;也只有描述角膜的前表面球面像差是Zenike函數之一 計算方式為RMS 單位是μm 光線有通過角膜的前+後表面 完美的球面像差是0
一般年輕角膜的Q值是負的( prolate 扁長型)、球面像差是正的
(順帶一提是 年輕時水晶體是正球差 年老時是負球差 所以中年後+未開過刀->大多會有球面像差變多的現象)
PRK或是上述的WFO, WFG-LASIK可能就會出現打完角膜前表面變扁平 oblate
主打節省角膜組織、夜間開車少眩光、減少過渡區/擴大光學區
常用的機器組合
Topolyzer+FS200+EX500
Topolyzer+Intralase+Wavelight (Eye-Q軟體)
角膜地圖導引(GCT-LASIK)
掃描每個病人角膜前22,000個點每個人都有類似於指紋的專屬方案
專修 久戴隱形眼鏡之不規則角膜、角膜頂點與瞳孔中心差距較大者
放上我覺得不錯的演講 https://www.youtube.com/watch?v=GQZHVzYlHOs
常用的機器組合
Topolyzer+FS200+EX500
Topolyzer+Intralase/FS200+Wavelight(Contoura軟體)
Topography-Guide vs WFO 地圖導引 對決 邊緣優化
根據J Refract Surg. 2017 Jan 1;33(1):6-10
Shetty醫師等人在30位病患,一眼使用WFO、一眼使用topography guide(他用TCAT做縮寫)
在總體像差、低階像差 TCAT獲勝
高階像差中的球面像差以TACT獲勝; 但是總體高階像差沒有統計上的差異
術後的Q值沒有統計上的差異: WFO (0.6 ± 0.1), TCAT (0.51 ± 0.09)
術後視力(裸視&最佳矯正視力)沒有統計上的差異
目前小弟搜尋pubmed目前沒有其他的1對1PK對決結果 .....
結論
根據生活型態與角膜厚度 醫師可能會跟你推薦不同的方案本文參考:AAO Sec13, Mayo Foundation, www.gatinel.com, wikipedia, 博士眼科、諾貝爾眼科、哈佛眼科網頁